Η ΙΑΠΩΝΙΑ ΘΕΡΑΠΕΥΕΙ ΠΑΡΚΙΝΣΟΝ ΚΑΙ ΚΑΡΔΙΑΚΗ ΑΝΕΠΑΡΚΕΙΑ ΜΕ ΒΛΑΣΤΟΚΥΤΤΑΡΑ
Η Ιαπωνία γίνεται η πρώτη χώρα παγκοσμίως που ανάβει «πράσινο φως» για θεραπείες με εργαστηριακά βλαστοκύτταρα για τη νόσο Πάρκινσον και την καρδιακή ανεπάρκεια.
Νέα εποχή στην αντιμετώπιση των κινητικών συμπτωμάτων της νόσου Πάρκινσον και της σοβαρής καρδιακής ανεπάρκειας εγκαινιάζει η Ιαπωνία, δίνοντας πράσινο φως για δύο θεραπείες με επαγόμενα πολυδύναμα βλαστοκύτταρα (iPS cells), την πλέον εξελιγμένη μορφή Αναγεννητικής Ιατρικής. Τα κύτταρα iPS είναι τεχνητά βλαστοκύτταρα που δημιουργούνται από ενήλικα κύτταρα του ίδιου του ασθενή ή δοτών, λειτουργούν όπως τα εμβρυϊκά και μπορούν να μετατραπούν σε οποιοδήποτε από τα 200 και πάνω είδη κυττάρων του ανθρώπινου σώματος, εν προκειμένω σε νευρώνες και καρδιομυοκύτταρα.
Η απόφαση του ιαπωνικού Υπουργείου Υγείας χαρακτηρίστηκε ιστορική, καθώς η χώρα γίνεται η πρώτη παγκοσμίως που εισάγει στην αγορά τις εν λόγω θεραπείες για δύο μείζονα προβλήματα δημόσιας υγείας: τη νόσο Πάρκινσον, που αφορά πάνω από 10 εκατ. ανθρώπους και υπολογίζεται να ξεπεράσει τα 25 εκατ. ως το 2050, και την καρδιακή ανεπάρκεια, με εκτιμώμενο επιπολασμό στα 64 εκατ. περιστατικά.
Σύμφωνα με την εταιρεία που ανέπτυξε τη θεραπεία για τη νόσο Πάρκινσον, ο Οργανισμός Φαρμάκων και Ιατροτεχνολογικών Προϊόντων της Ιαπωνίας έδωσε «υπό όρους και χρονικά περιορισμένη έγκριση», ένα ειδικό καθεστώς για αναγεννητικές θεραπείες και κυτταρικά προϊόντα.
Η άδεια δίνεται επί τη βάσει περιορισμένων αρχικών δεδομένων, εφόσον υπάρχουν ισχυρές ενδείξεις ασφάλειας και πιθανής αποτελεσματικότητας, και είναι προσωρινή, με συνήθη διάρκεια τα 7 χρόνια. Η εταιρεία υποχρεούται να συνεχίσει να συλλέγει κλινικά δεδομένα μετά την κυκλοφορία.
Επιστρέφει τον έλεγχο της κίνησης σε άτομα με Πάρκινσον
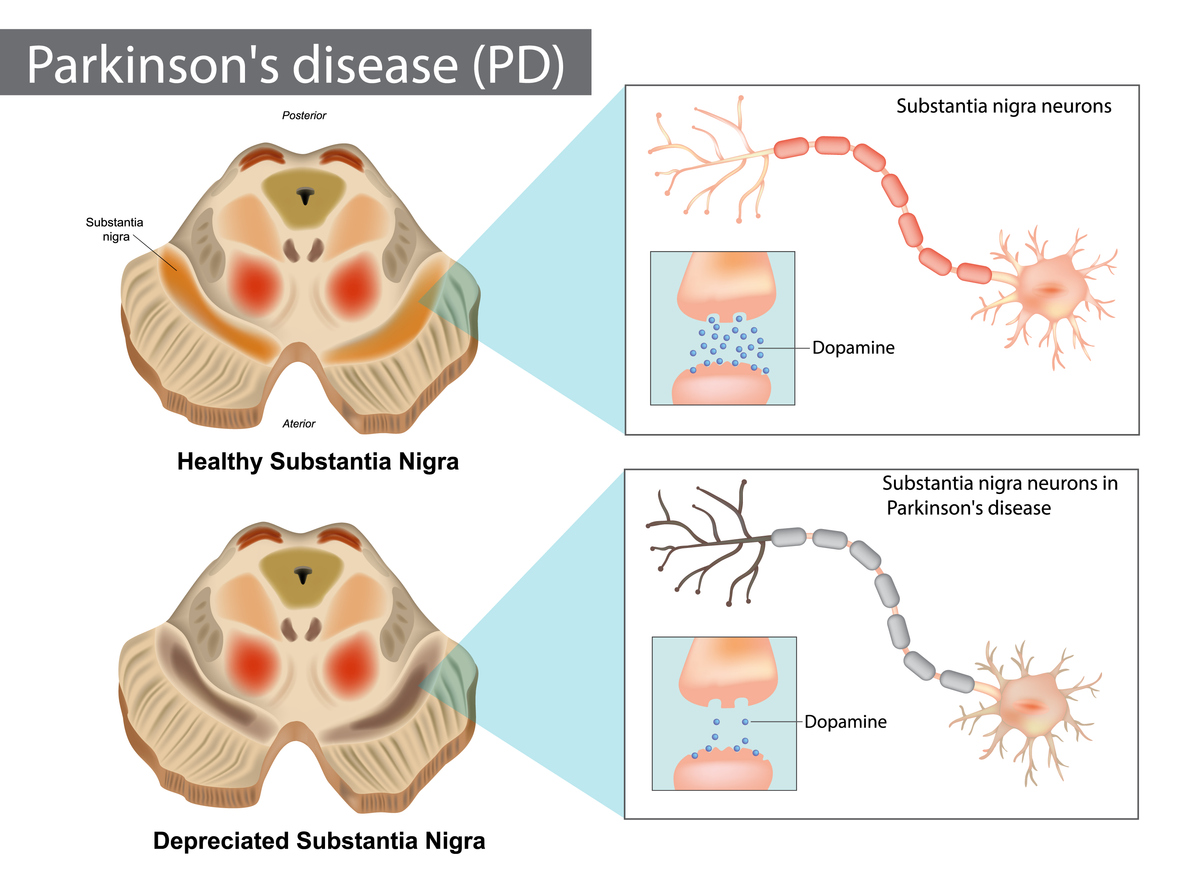
Χαρακτηριστικό της νόσου Πάρκινσον είναι η βλάβη και ο θάνατος των ντοπαμινεργικών νευρώνων, δηλαδή των νευρικών κυττάρων που παράγουν ντοπαμίνη –βασικός νευροδιαβιβαστής για τον έλεγχο, τον συντονισμό και την εκτέλεση της κίνησης– στη μέλαινα ουσία του εγκεφάλου. Επί τους παρόντος, οι διαθέσιμες θεραπείες, όπως η λεβοντόπα, περιορίζονται στον έλεγχο των συμπτωμάτων.
Η νέα θεραπεία με κύτταρα iPS έρχεται να αντισταθμίσει την απώλεια νευρώνων με δημιουργία νέων. Κατά τη διάρκεια των κλινικών δοκιμών, με επικεφαλής ομάδα από το Πανεπιστήμιο του Κιότο, οι χειρουργοί εμφύτευσαν 5-10 εκατομμύρια πρόδρομα κύτταρα σε κάθε πλευρά του εγκεφάλου επτά ασθενών, τα οποία ωρίμασαν σε ντοπαμινεργικούς νευρώνες, επανασυνδέοντας αποτελεσματικά τα κινητικά κυκλώματα του εγκεφάλου.
Αναγεννά την αδύναμη καρδιά
Στην καρδιακή ανεπάρκεια, ο καρδιακός μυς αδυνατεί να αντλήσει αίμα αποτελεσματικά. Σε προχωρημένο στάδιο, η μεταμόσχευση καρδιάς αποτελεί μονόδρομο, αλλά και μεγάλο αγκάθι λόγω των διαχρονικών ελλείψεων σε δότες. Εδώ, η νέα θεραπεία βασίζεται στη χρήση «κυτταρικών φύλλων καρδιακού μυός». Πρόκειται για λεπτές μεμβράνες από καρδιομυοκύτταρα, τα οποία έχουν ήδη διαφοροποιηθεί στο εργαστήριο από κύτταρα iPS ώστε να λειτουργούν ως ζωντανός μυϊκός ιστός. Τα φύλλα τοποθετούνται χειρουργικά πάνω στην καρδιά του ασθενούς, όπου:
- αφενός, ενσωματώνονται δομικά στον καρδιακό ιστό ενισχύοντας τη συσταλτική του δύναμη
- αφετέρου, λειτουργούν ως βιολογικά εργοστάσια, εκκρίνοντας αυξητικούς παράγοντες που διεγείρουν τη δημιουργία νέων αιμοφόρων αγγείων (αγγειογένεση).
Από το Νόμπελ Ιατρικής στην ιαπωνική φαρμακοβιομηχανία
Η ιστορία των επαγόμενων πολυδύναμων βλαστικών κυττάρων ξεκινά το 1958, όταν ο αναπτυξιακός βιολόγος John B. Gurdon απέδειξε ότι το DNA ενός ώριμου κυττάρου διατηρεί όλες τις πληροφορίες που απαιτούνται για τη δημιουργία ενός ολόκληρου οργανισμού. Το 2006, οι ερευνητές Shinya Yamanaka και Kazutoshi Takahashi απέδειξαν ότι είναι δυνατόν να επαναπρογραμματίσουν πλήρως διαφοροποιημένα σωματικά κύτταρα, όπως οι ινοβλάστες, ώστε να αποκτήσουν εκ νέου πολυδύναμες ιδιότητες, εισαγάγοντας τέσσερις βασικούς μεταγραφικούς παράγοντες (Oct4, Sox2, Klf4, c-Myc) με χρήση ρετροϊών.
Η μέθοδός τους, που αρχικά πραγματοποιήθηκε σε ποντίκια και λίγο αργότερα σε ανθρώπινα κύτταρα, αποτέλεσε ορόσημο για τη βιοϊατρική έρευνα, έχοντας καταφέρει να υπερβεί βασικά μειονεκτήματα της χρήσης ανθρώπινων εμβρυϊκών βλαστοκυττάρων, όπως τα θρησκευτικά και ηθικά διλήμματα γύρω από την αναγκαία καταστροφή ανθρώπινων εμβρύων. Επιπλέον, μείωσε σημαντικά τον κίνδυνο ανοσολογικής απόρριψης, αφού τα κύτταρα μπορούν να προέλθουν από τον ίδιο τον ασθενή.
Το 2012, οι Gurdon και Yamanaka τιμήθηκαν με το Νόμπελ Ιατρικής «για την ανακάλυψη ότι τα ώριμα κύτταρα μπορούν να επαναπρογραμματιστούν ώστε να γίνουν πολυδύναμα».